AI 医疗漫谈:数字病理行业特点、市场、未来方向全分析(一)
梧桐树资本牛兴明
重要结论
笔者沟通和分析了数十个国内外病理领域项目以及多个病理领域专家后认为,我国病理行业收入的增长驱动因素主要来自于患者病理诊断的渗透、项目的增多、医保提价。
在病理医生极度缺乏、诊断技术水平相对落后和参差不齐、AI等技术人才进一步渗透到医疗诊断,医患尤其是基层对于更高效更准确的诊断需求日益增强,政策支持包括医保总体控费但反向支持病理服务提价的大背景下,数字病理也得到了进一步发展催化。而在自动化、智能化、信息化形成一体化的基本模式下,结合病理市场的特点和规模,软硬件+服务一体化的模式有可能跑出来。
因AI技术从细胞病理切入较为简单(细胞形态单一、纯粹)且规模更大,因此AI+细胞病理公司较多,竞争较为激烈,以宫颈癌筛查为代表的细胞病理本身部分被妇产和检验科占据,同时有市场下沉的趋势。
AI+组织病理难度壁垒更高(细胞构成复杂),分子病理的想象空间更大且偏向直接指导治疗,用于肿瘤分型和预后监测的免疫组化作为一个相对成熟稳定的市场,也在转向自动化。
同时病理也是医疗大数据不可或缺的关键一环,有越来越多的客户和资本愿意为这个板块买单。组织病理和分子病理数据融合也成为未来的基本趋势。
一、病理行业图谱
(一)病理行业产业链
病理行业产业链包括上游原料市场、中游试剂设备市场和下游需求诊断市场。原料包括生物与化学原材料以及各种机械零配件,分子病理还会涉及到引物、探针等;中游包括病理诊断试剂和病理诊断仪器;下游需求主要来自于医院、第三方独立医学实验室、体检中心、政府等。

(二)数字病理图谱
目前国内 AI 病理行业覆盖上游的硬件设备、试剂生产商,中游的病理专家和智能算法软件开发企业,以及下游的医院、疾控中心和独立实验室等应用终端。

二、病理诊断类型、技术和流程
(一)病理诊断类型和技术分类
病理诊断是一种基于图像信息的诊断方法。病理诊断是将疑似病灶部位的活体组织或脱落细胞制成切片后,由病理医生通过显微镜观察其细胞形态、组织结构、颜色反应等情况,并结合自身专业知识与临床 经验作出的诊断,是一种基于图像信息的诊断方法。
病理诊断是目前诊断准确性最高的一种诊断方式,病理诊断往往被作为绝大部分疾病,尤其是癌症的最终诊断,被誉为疾病诊断的“金标准”。


(二)流程
传统的病理检验主要包括标本固定、取材、脱水、包埋、切片、染色和观察过程。
固定是将标本放在10%中性福尔马林液中,保留组织形态结构;固定后病理医生要对标本进行取材,即选取有代表性的部位切成合适的大小;之后脱水机将组织在梯度酒精里进行脱水、在二甲苯中进行透明并最后将组织在石蜡中浸透;接着对标本进行包埋,做成组织蜡块,并依次进行切片、染色和封片,最后由病理医师在显微镜下进行观察,应临床需要可进一步进行免疫组化和分子病理检测等操作。

病理诊断常用的技术方法有苏木精-伊红染色法(HE染色)、免疫组化技术和原位杂交技术等。
三、行业概况
(一)国内外病理行业和数字病理规模
1.全球规模
据2020年世界病理学大会报告,预计到2024年,病理学市场规模将从2019年的303亿美元达到444亿美元,从2019年到2024年的复合年增长率为6.1%。据GrandViewResearch预测,2019年全球数字病理学市场规模为7.676亿美元,预计到2027复合年增长率为11.8%。根据最终用途,医院在2019年占据了领先的市场份额。医院采用数字扫描技术以加快诊断速度并提高患者依从性。就收入而言,2019年北美市场份额最大。企业持续的研发投资,政府对于先进技术系统开发的支持,越来越多的数字成像应用,是造成这一优势的几个要素。


资料来源:
https://www.grandviewresearch.com/industry-analysis/digital-pathology-systems-m
arket
全 球 市 场 主 要 参 与 者 : OmynxLLC;3DHistech,Inc.;Definiens;OlympusCorporation;GEHealthcare;LeicaBiosystems;PhilipsHealthcare;VentanaMedicalSystems,Inc.;ObjectivePathologyServices;HamamatsuPhotonics,Inc.;LigoLAbLLC;MicroSkanTechnologies.
2.中国市场规模
据西部证券预测,我国病理行业的潜在市场超 300亿元,其中组织病理市场规模20-30亿元,细胞病理宫颈癌筛查潜在市场超200亿,免疫组化病理潜在市场空间超40亿,分子病理潜在检验空间超50亿元。

(二)行业核心问题
1. 病理医生缺口大,基层医院更加缺乏
总量缺乏:我国注册执业病理医生严重缺乏。2018 年末,全国医疗卫生机构床位数量为 840.41 万张,原卫生部《病理科建设与管理指南(试行)》要求每 100 张床位配置 1-2名病理医生,则实际需要的病理医生为 8.4-16.8 万人,而截至 2018 年末,我国目前在册的病理医生(包括执业医师和助理执业医师)为 1.8 万人,则病理医生的缺口至少为 6.6 万人。

相对缺乏:我国病理医师相对人数相比海外发达国家明显偏少。此外,根据《2015 国家病理科医疗质量报告》显示,2014 年美国病理执业医师数为2.8 万人,每名医师服务人口数为 1.1 万人,而我国 2014 年病理执业医师数为 1.025 万人(不包含助理),每名医师服务人口数为 13.6 万人,我国病理医师人均服务人数相比海外发达国家明显较少,病理医生严重缺乏。

分布不均:我国病理医师资源分配不均衡,基层医院病理医生更加缺乏。据《2015 国家病理科医疗质量报告》统计,2014 年我国 61.8%的执业病理医生分配在三级医院,仅有0.9%的病理医生分配在一级医院,而 2014 年一级医院的数量占所有公立医院的 44.3%,资源分配严重不均衡,一级医院平均每百张床位仅 0.02名病理医生。病理科作为基础学科, 其诊断会直接影响到基层医院各类疾病的诊断和治疗水平。

2. 病理科自动化程度低,诊断时间长
(1)相比于检验、影像科室,病理科的人员成本高、设备少、自动化水平较低。
根据 HIA 发布的《中国首部公立医院成本报告(2015)》,我国公立医院各科室成本构成中,病理科人员成本占总成本比达到 46%,显著高于其他临床科室,检验、影像科室这一指标分别为 35%、27%。病理、检验、影像三个科室的设备配置方面,病理科设备配置数量、种类均明显少于检验、影像科室。
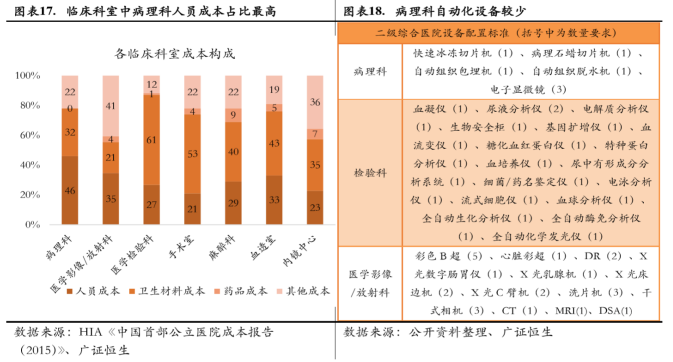
相比于检验科、影像科的诊断,病理科诊断具有自动化程度低、诊断时间长的特点。病理诊断可分为 、取样、制片、染色、诊断四个环节,取样环节是否取到病变细胞、制片及染色后成片是否清晰都会直接影响最终的诊断结果,因此对制片的技术人员专业水平具有较高的要求,目前自动化水平较低;由于病理诊断是通过对细胞层面的医学影像进行观察诊断, 为防止漏诊,一个组织样本往往制成多个切片,制片、染色、诊断、报告等各个环节耗时较长,相比与检验、影像科室,病理科诊断所需时间较长,需要更多的专业人力投入。

(2)常规病理诊断所需的时间较长
由于病理检验的自动化水平较低,开展病理检验所需的时间较长。常规的病理检验所需时间至少在 3 天以上,如果有较为疑难的病症,加做免疫组化或分子病理,所需的诊断时间达 7 - 10 天。相比之下,检验、影像科室的检验项目大部分在当天即可完成。

(三)政策支持
1. 多点执业、鼓励病理诊断中心设置、病理服务提价等政策有望解决行业固有矛盾
以北京为例,活体组织病理诊断费用由 40 元涨到 230 元不等;根治术活体组织病理由100 元涨至 250 元,超薄细胞检测(TCT)由 150 元涨至 200 元。疑难病理读片会诊由 60~80元,涨到 200 元一次。
2. 国家在关于推动基层病理诊断中心建设方面持续发文
2015 年国务院《关于推进分级诊疗制度建设的指导意见》中,鼓励二、三医院像基层卫生医疗机构提供远程病理诊断服务,2018 年卫健委《关于印发全面提升县级医院综合能力工作方案(2018-2020 年)的通知》中,提出了要重点加强病理科、医学检验科等学科建设。

3. 政策大力支持基层开展免费两癌筛查,带来强劲的基层病理诊断需求

(四)AI病理概况
1.AI病理核心要素
AI病理诊断流程主要包括标准化切片的制作、切片数字化扫描、AI算法读片、AI提示阳性切片人工复核等环节。实现病理AI诊断的主要关键点在于标准化的制片、数字化处理、足量的基础数据对算法模型进行训练、AI算法假阴性率(病变细胞误识为正常细胞)的控制等。
作为计算机AI识别图像进行诊断,对于切片图像的标准化要求较高,能够保证稳定的制片、成像标准的仪器是开发病理AI算法基础;其次病理诊断覆盖的疾病种类较多,尤其是癌症类型繁多,要实现病理AI对各个病种的精确诊断需要大量的病例数据支持,目前行业的主要切入口在于通过对常见病种普查的辅助诊断来降低病理医生的重复性工作,提升病理诊断效率,这一模式中的关键在于控制病理AI算法的假阴性率,防止出现由于算法的误判导致漏诊,保证病理AI能够在保证诊断有效的前提下提升病理诊断效率。

(1) 有效数据的积累是现阶段病理 AI 算法开发关键
目前产业仍处于发展初期,有效数据的积累是进入下一阶段的关键。国内大部分医疗数据存储于医院以及第三方检验机构,一方面,医院内部的临床数据中心建立尚不完善,医院内部数据互联互通程度和共享程度尚低,医疗数据涉及病人隐私,共享机制和规范缺乏;另一方面,第三方检验机构具有较好的数据资源积累,但不同检验机构由于相关设备、软件的差异,数据标准化程度各不相同,往往基于自身掌握的数据资源进行算法开发。

(2) AI 病理有望解决病理医生短缺问题
由于病理诊断目前主要是手工操作主导,病理医生数量短缺成为限制病理行业发展的重要因素,AI 病理技术的出现有望解决这个问题。
有深度学习支撑的人工智能能够以迅速、标准化的方式处理医学影像,分辨出单个小区域内被标注为“肿瘤”的像素,对可疑影像进行勾画、渲染,并给出辅助诊断建议。目前,病理 AI 的研究主要有三个部分,包括开发模型、建立关联性和预后预测,可以覆盖从基层医院到三甲医院的不同应用场景。


在传统病理读片情况下,病变所占面积常常小于 1%,病理医生需要将精力花在成百上千万像素点的阴性范围内。如果病理 AI 系统投入临床使用,在保证 100灵敏度的条件下, 能够减少病理医生 65%-75%的无谓读片工作,而临床医生只要将注意力集中在可疑位点即可。
病理 AI 现阶段主要功能在于排除阴性样本,提示阳性区域,辅助病理医生提升病理诊断效率或替代病理医生进行某些疾病的诊断;影像科应用包括 AI 辅助快速成像与影像诊断两个方面,一方面可以通过 AI 辅助成像可以有效缩短检查时间,减少对人体的辐射伤害, 另一方面通过机器学习训练算法可以实现计算机对疾病的影像诊断。应用举例:目前较为典型的应用就是 DNA 倍体检测(细胞病理)
人体正常细胞为 2 倍体,分裂过程中的细胞处于 2-4 倍体状态,而肿瘤细胞会出现显著异常的 DNA 含量,出现 4 倍体以上的异常 DNA 倍体细胞,通过对异常 DNA 倍体细胞的检测, 就可以知道样本是否存在突变的细胞,在肿瘤的早期诊断中有较好的应用,能够有效提升诊断效率,提供标准化、数量化的检验指标。引入 AI 辅助甚至替代人工进行一些常规的病理诊断及癌症筛查,能够有效弥补人工诊断效率低、病理医生不足、缺乏统一质控管理等问题。

宫颈癌筛查是当前病理AI中应用最广泛的检测场景。根据中国癌症中心统计数据,宫颈癌位居女性癌症发病率第二位。通过病理薄层细胞学检测或 HPV 检测可有效进行早诊早治。由于其可通过定期筛查预防、需求量大、病例数据积累较多等特点,成为病理 AI 率先布局领域,我们以宫颈癌为代表测算细胞病理筛查宫颈癌的市场空间:21–65 岁女性均需进行宫颈癌定期筛查,我国适龄女性人口在 4 亿人左右。
以每人年均 0.5 次宫颈癌液基薄层细胞学检查(TCT)检查计算,宫颈癌细胞病理筛查潜在市场规模约为 442 亿元,这为病理AI 进行宫颈癌筛查提供了广阔发展空间。
宫颈癌筛查市场规模预测表

数据来源:国家统计局、广州市公立医疗机构医疗服务项目和价格(2017)》
2. AI 病理新应用进展
2020 年 2 月,国际四大医学期刊之一的《柳叶刀》杂志刊登了挪威癌症遗传信息研究院(ICGI)的论文,该研究是病理史上 AI 首次实现基于全切片数字图像(WholeSlideImage, WSI)直接判读肿瘤患者生存风险。
该技术完全基于常规的 HE 染色切片,通过数字扫描仪获取全切片数字图像,无需复杂的样本处理和人工标注,全程无需病理医生介入,实现全自动判读,有很高的临床实用性。
同时该研究的切片制备和染色分别在挪威和英国数百个不同医院和实验室完成,调用了不同地区的 6 个前瞻性临床研究队列的样本,共 4515 名 II 期或III 期结直肠癌患者的 1200 万张 HE 染色图像,以检验应用的广泛和适应性。

资料来源:https://www.cn-healthcare.com/article/20200310/wap-content-532346.html https://www.sciencedirect.com/science/article/pii/S0140673619329988
3. AI 诊断技术准确性有待提高,无法完全替代病理医生
AI 病理诊断技术能够实现自动化诊断,大幅缩短医生的工作量,但由于目前技术所限, 在病理样本采 集、图像数据处理及结果判读上仍有大量亟待解决的技术难点。一旦条件稍有偏差,诊断结果或谬以千里, 仍需进行大规模多中心的临床验证以保证其准确性。因此, AI 诊断的结果最终的结果仍需病理医生审核, 并结合其他临床资料进行综合确诊。AI 诊断的结果能够辅助诊疗,但无法完全替代病理医生的作用。

多环节影响病理 AI 诊断准确性。样本采集制片是病理 AI 诊断的首要环节,其成片质量直接决定后续图像质量的高低及结果判读的准确性。不同染色制片硬件设备、制片方法以及批次间质控的稳定性决定了 成片是否满足后续分析要求。

数据处理是将病理成片转化为图像数据并进行处理的过程。大临床样本数据平台保证了AI 训练样本 的广泛性和代表性,图像抓取质量校正以及 AI 诊断算法的开发优化是病理AI 准确性得以不断提升的核心要素。

病理 AI 在小范围试验的训练结果并不能完全代表其真正的诊断能力,而诊断标准也会随着不同病理医生的结果判读而变化。所有病理 AI 技术在真实临床落地应用前,都需要经过严格的随机对照研究和多中心的临床试验进行验证,得到监管机构审批,才能真正作为评判手段和标准。

