根治性膀胱切除术是治疗肌层浸润性膀胱癌最有效的方法。而尿流改道,或者说储尿器官重建一直是膀胱切除术后的重要部分,与患者术后生活质量和肿瘤治愈率有直接的关系。
根治性膀胱切除术是治疗肌层浸润性膀胱癌最有效的方法。而尿流改道,或者说储尿器官重建一直是膀胱切除术后的重要部分,与患者术后生活质量和肿瘤治愈率有直接的关系。近30年来尿流改道技术有了突飞猛进的发展,各种尿流改道方式层出不穷,仅可控式尿流改道就有数十种术式。回顾外科学发展的历史,尿流改道方式主要有三种形式:通道式的非可控式尿流改道,以Bricker’s膀胱为代表;腹壁造口控制尿液的可控式尿流改道,以Kock膀胱为代表;原位尿流改道,以Studer和Hautmann等的回肠新膀胱等为代表。
可控性尿流改道。它也是用一段回肠来代替膀胱,不同之处在于采用这种方法,患者不必佩戴造口袋,体内形成的尿液先引流到一个用回肠做成的储尿囊中,而储尿囊通过一条细长的管道连接至腹壁的皮肤。用肠管做成的输出道在腹壁皮肤表面的开口只有橡皮擦那么大小。采用这种手术方式的患者只需要一天数次,用一根导管通过输出道皮肤的乳头,插入储尿囊内引流尿液即可。这种手术方法与第一种方法相比,要复杂一些,患者需要随身携带一根导管。但它的优点也是显而易见的,患者可以不用佩戴造口袋。需要注意的是,如果储尿囊没有及时引流尿液,那么尿液可能会蓄积过多,甚至引发储尿囊破裂。
可控皮肤尿流改道
可控性尿流改道的机制是当贮尿囊内贮存一定量尿液后,蠹内压力仍然低于流出道内的压力,使尿液只有在插管后才排出,同时要求囊内压力不致于使尿液返流.所以可控性代膀胱术中,输尿管的植入、贮尿囊的制作、流出道的设计三者在方法上有独立的一面,在总体手术要求中又密不可分、相互联系.
可控皮肤尿流改道 (CCUD) 需要使用肠段来构建储尿器,以及可插入导管的机制。对于不适合原位新膀胱且不希望有失禁改道的患者来说,它是一个理想的解决方案。在本章中,我们将解释接受 CCUD 根治性膀胱切除术患者的选择和准备过程。我们还描述了 CCUD 最常用的手术技术,主要关注印第安纳手术方法,这是最常见的 CCUD。
患者选择
在根治性膀胱切除术后选择尿流改道时,尿流管理对患者的期望至关重要。对每种类型或尿流改道有敏锐和深入的了解,使患者能够更好地选择一个选项,而很少或没有相关的遗憾。为实现这一目标,重要的是讨论每种方法的优缺点,以便患者能够对可能与每种类型的尿流改道相关的生活方式改变有真实的了解。在讨论转移选项时,应将它们分为三组。
选项一:包括非可控性回肠膀胱尿流改道。此选项对患者的明显优势主要取决于其简单性。它带来的术后并发症最少,并且与最快的恢复有关。患者应该明白,如果他们的目标只是尽快恢复到他们的基线生活质量,回肠膀胱尿流改道将是最佳选择。大多数老年患者或患有严重合并症的患者可能会选择此选项。对于年轻患者或那些认为他们无法耐受外部器具和造口的患者,则需要进行可控尿流改道 。选项二:尿流改道的第二种选择是原位新膀胱。原位尿流改道有许多改良的手术方法。然而,对于患者来说,了解这种选择的优点和局限性同样重要。这组改道的最大优点是尿液会通过尿道,患者会“正常”排尿。当然,“通常”这个词需要进一步限定,这带来了这种改道的最大缺点,即尿失禁。对于男性,患者将有大约 3-4 个月的日间和夜间尿失禁。通过盆底康复和凯格尔运动,大多数男性白天的排尿控制都相当好,并且不需要任何尿垫或尿布。然而,夜间尿失禁往往会持续存在,超过 85% 的男性会在夜间出现漏尿。这可以通过每晚使用 1-2 次闹钟唤醒或使用垫子/尿布睡觉来管理。偶尔也可以使用人造尿道括约肌或阴茎夹。然而,夜间尿失禁仍然是原位尿流改道患者的最大缺点之一。此外,大约 10% 的男性和 25% 的女性需要在原位改道后进行间歇性自我导尿。对于无法处理这些问题的患者,可有第三类尿流改道将是一种选择,即可控皮肤尿流改道 (CCUD) 。在与患者讨论此选项时,了解他们为储袋插入导管所需的不同类型的 14F 导管很有帮助。对于可控皮肤尿流改道 (CCUD) ,大多数患者通常每 24 小时进行 4-5 次导尿。这种方法的主要优点是无论白天还是晚上都不会出现尿道的尿失禁。不需要垫子或尿布。造口处可能偶尔会出现潮湿/粘液,并且可能会发生非常罕见的严重尿漏病例。真正的缺点是他们总是需要插入导管,无论他们在哪里。在任何类型的尿流改道手术后的第一年,尿路感染的风险似乎更大,但在第一年后频率趋于下降。患者准备和教育是手术前的基础,因为它有助于建立适当的期望。符合标准并决定进行根治性膀胱切除术和大陆性皮肤尿流改道术的患者会见专业护士,他们会解释什么是可控皮肤尿流改道 (CCUD) 、它的功能以及术后护理的内容。
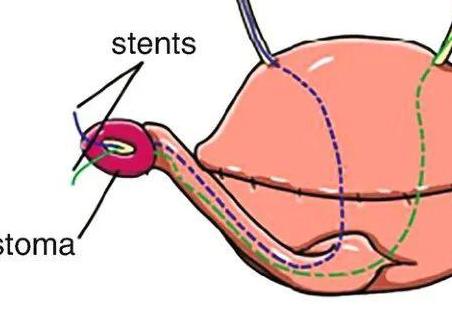
患者选择是任何类型尿流改道成功的关键。让患者对尿流改道的生活有一个现实的理解是至关重要的。与具有不同类型转移的其他患者交谈对患者来说非常有帮助。为患者及其家人使用教育视频和教程可能具有很大价值,应在执行这些程序的任何实践中使用。在图18.1中,我们描绘了可用于患者教育的可控皮肤尿流改道 (CCUD) 的简化图像。
在新窗口中打开图片
图 18.1 可用于患者教育的印第安纳法示意图
患者准备
所有患者在手术前都需要进行术前检查和体检。建议因心脏或其他原因接受抗凝治疗的患者去看初级保健医生或心脏病专家,以提供适当的围手术期抗凝指导。患者在手术前 48 小时内保持清淡的流质饮食,并提供了他们可以吃什么的详细清单。手术前一天使用包括 Go-lytely™、快速灌肠剂和矿物油的机械准备。每位计划进行皮肤大陆性尿流改道的患者都应在术前由造口护士标记,以防术中出现不可预见的结果,迫使外科医生转为回肠导管。患者咨询和教育在程序之外继续进行。出院后,患者会与训练有素的医生进行密切的随访预约,他们会教他们如何护理造口、冲洗造口袋、清除粘液和管理管道。患者将带着耻骨上储袋导管以及造口中的 14fr 导管离开医院,这两种方法都将储袋引流至重力再持续 2 周。在这 2 周的术后时间期间,患者将每天用无菌盐水或水冲洗每根管 3 次。此外,每位患者在出院后将继续服用预防剂量的lovenox 3周。应向所有患者提供一整套印刷说明和常见问题的故障排除,以便他们随时参考。
手术技术
已经描述了许多技术来创建一个可控性皮肤储尿器,该储尿器在低压下储存尿液并且可以通过干净的间歇导尿术来引流。可以使用回肠段、右结肠、横结肠或小肠和大肠的组合来制造小袋。一般来说,可控性皮肤储尿器可以由回肠或阑尾制成。两个最优选的造口位置是脐部和右下腹。
1993 年,Bissada 描述了理想的可控皮肤尿流改道的特征[2,3]。这些包括:(1) 足够的容量,具有良好顺应性的低压储液器,(2) 可靠的节制机制,(3) 易于导管插入,(4) 良好的美容外观,以及 (5) 结构简单,无需使用过长的肠管。本章主要关注印第安纳法以及阑尾使用法,因为这些是当今最常进行的可控性皮肤尿流改道术。
Indiana Pouch法
Indiana pouch 法最初被描述为由末端回肠和右结肠制成的可控袋,利用回盲瓣来创建一个控制机制。据报道,Indiana pouch 法的有较好的控尿率,在已发表的系列中从 72% 到 97% 不等。
根治性膀胱切除术完成后,右结肠在肝曲近端完全活动,并使用肠吻合器在右结肠和中结肠动脉的交界处分开,以确保血液供应不会受到影响。末端回肠的最后 12-15 cm 用吻合器分开,使用血管密封装置沿 Treves 无血管平面分离肠系膜。使用肠吻合器在末端回肠和右结肠之间进行侧对侧吻合。由于肠吻合口靠近造口袋,用大网膜覆盖缝合线,以防止术后任何瘘管形成。
经典的 Indiana Pouch 使用一段锥形回肠作为带有回盲瓣的可控部分和一个大容量、低压的储尿袋,以帮助控制失禁。然而,这种技术已经进行了许多修改。阑尾造口与锥形回肠段的选择取决于阑尾是否存在以及是否有足够的长度到达腹部皮肤。此外,阑尾还需要能够容纳 14F 红色橡胶导管。在可以使用阑尾的情况下,沿肠前边界的右结肠段被去管,并在覆盖盲肠中形成一个槽。之后,在阑尾的肠系膜中形成 Deaver 窗,将阑尾埋入盲肠槽中。缝合线穿过肠系膜窗口以确保血液供应不受影响。通过阑尾连续插入一根 14F 硅胶 Foley 导管并评估通过的难易程度。一旦创建了阑尾隧道,袋子就由结肠形成,折叠成手工缝制的球状结构。2.0 Vicryl 缝合线用于在连续和间断的双层闭合中闭合小袋。如果使用阑尾,则输尿管会以回流的 Bricker 技术重新植入回肠末端部分。单根输尿管支架向上进入收集系统,并通过小袋中的刺伤取出。如果经典的 Indiana 输尿管是用锥形回肠进行的,那么输尿管会被带入输尿管并使用 4 以广泛刮勺的方式与输尿管吻合。0 Vicryl 缝合线。如前所述,支架然后通过肾脏。回盲部瓣膜通常用间断的 3.0 丝线缝合来加固,以收紧该区域,因此当插入导管时,会感觉到明显的“砰砰”声。这一步可以确保更大的可控可能性。在无法使用阑尾的情况下,可以使用带有或不带有回盲瓣的锥形回肠来构建改良的 Indiana 储尿袋。对所有技术的详细讨论超出了本章的范围。但是,我们在表中简要总结了最常见的储尿袋类型 。对所有技术的详细讨论超出了本章的范围。但是,在表中简要总结了最常见的储尿袋类型。18.1为完整性。
表 18.1 可控性皮肤尿流改道的类型
CCUD 类型(年) | 控制机制 | 描述 |
|---|---|---|
回肠CCUD | ||
Kock 袋 (1982) [7] | 肠套叠的回肠乳头 | 回肠段双折叠U型结构 |
双 T 形袋 (2001) [8] | 锥形回肠 | 近端回肠段用于抗反流机制和输尿管肠吻合部位。W形配置 |
Mansoura袋 (2004) [9] | 浆膜内衬壁外瓣膜 | W形回肠储液器,输尿管通过浆膜衬里的壁外隧道植入 |
回盲部 CCUD | ||
Lundiana 袋 (1977) [10] | 回肠乳头与直肌筋膜缝合 | 通过粘膜下隧道植入输尿管的右结肠去管段 |
美因茨袋 (1983) [11] | 肠套叠回肠末端 | 回盲部的抗肠系膜开口和球形重构,输尿管通过粘膜下隧道植入 |
改良美因茨袋 (1992) [12] | 附件嵌入盲肠 | 类似于 Mainz 袋 |
印第安纳袋 (1985) [4] | 锥形回肠段和回盲瓣 | 类似于 Mainz 输尿管,但输尿管沿腱膜植入 |
佛罗里达袋 (1987) [13] | 回盲瓣和传出段双折 | 由盲肠和右结肠(包括肝曲)制成的球形袋 |
迈阿密袋 (1988)一个[14] | 锥形回肠段并用近端缝合线加固 | 盲肠和右结肠,包括肝曲,逆肠打开,呈 U 形 |
Charlston 袋 (1989) [15] | 原位 | 由末端回肠和右结肠的去管段制成的球形袋 |
结肠 CCUD | ||
美因茨袋 III (2000) [16] | 定制的肠段并入前袋壁 | 由横结肠和上升结肠或降结肠制成的 U 形水库 |
CCUD大陆皮肤尿流改道
a也可以归类为结肠袋
在制作储尿袋时,应用盐水测试其完整性并确认。此外,应在术中测试瓣膜机构及其自控性,以确保导管易于通过。如果在手术期间对储袋进行导管插入有困难,那么患者的术后导管插入预计将具有挑战性。在病例结束时,患者应使用大口径导管 (24-28F) 用于直接储袋引流(耻骨上导管)和通过尿失禁隧道的较小引流导管。过去许多泌尿科医师对输尿管支架的使用提出质疑,但我们建议使用它们以确保术后即刻输尿管通畅。一旦耐受常规饮食,通常会移除支架。总体而言,外科医生的经验和偏好决定了可控皮肤尿流改道的类型。
可控皮肤尿流改道的机器人方法
通常不进行体内可控皮肤尿流改道的创建。最常见的方法是通过机器人进行根治性膀胱切除术和右结肠应用方式,然后将尿流改道部分转换为开放式手术。戈等人描述了一种用于印第安造袋的机器人体内方法 [17]。总体而言,该技术以机器人方式复制了开放过程的步骤。在手术过程中,使用机器人剪刀将肠道去管,并使用体内吻合器进行侧向回结肠吻合术。用手工缝合的方法将去管结肠折叠成球形配置。提取部位用于使回肠逐渐变细并加强回盲瓣。
并发症的预防和管理
总体而言,据报道,与接受回肠膀胱或原位新膀胱尿流改道的患者相比,可控皮肤尿流改道患者的并发症发生率没有差异。
三分之一接受可控性皮肤尿流改道的患者的肾功能会显着下降。导致肾功能受损的主要原因包括复发性尿路感染、反流性肾病、肾结石、肾前性氮质血症、输尿管-肠吻合口狭窄或这些的组合。
低储存和排空压力对于最大限度地减少从储袋到肾盂的尿液回流至关重要,这会导致压力引起的肾脏损伤。为确保低压系统,外科医生需要对用于造袋的肠段进行去管处理,并按照拉普拉斯定律的原理将造袋塑造成球形。患者将需要全天频繁进行储袋导管插入术和储袋冲洗以去除粘液。保持无膨胀、无粘液的小袋可以最大限度地减少尿液反流的程度和上行尿路感染的易感性。此外,保持储袋为空且无粘液,将减少发生储袋结石的机会。
可箜性皮肤尿流改道患者发生结石的风险很高。对于患有尿素酶产生菌的慢性菌尿和肾积水伴引流不畅导致尿淤滞的患者尤其如此。由于这些原因,当患者的尿液培养物生长出产脲酶的细菌(变形杆菌、解脲脲原体和金黄色葡萄球菌)时,即使患者没有症状,也需要及时使用抗生素治疗。肾结石和大陆性皮肤尿流改道患者可以观察或接受结石处理程序(表18.2)[20]。
表 18.2与转移相关的并发症和建议的管理
并发症 | 管理 |
|---|---|
肾积水 阻碍 无障碍 | 保守管理 经皮肾造口术 |
输尿管肠吻合口狭窄 | 经皮肾造口术和肾输尿管支架 手术修复和再吻合 |
尿路感染/肾盂肾炎 | 口服/静脉注射抗生素 经皮肾造口术 肾切除术 |
造口狭窄 | 扩张 手术修复 |
尿石症 小袋 输尿管/肾脏 | 观察 经皮肾造口术 体内碎石术/碎石术 ESWL PCNL |
小袋穿孔 | 保守管理 手术修复 |
造口旁疝 | 保守管理 手术修复 |
UTI尿路感染、IV静脉内、ESWL体外冲击波碎石术、PCNL经皮肾镜取石术
输尿管-肠吻合口狭窄是另一种常见的并发症,文献报道的发生率从 3% 到 10% 不等,并且与肾功能下降独立相关。标准治疗包括手术修复吻合口,将健康的输尿管重新植入肠道,成功率达 80%。在过去几年中描述的一个有吸引力的替代方案是顺行内镜管理,其持久效果高达 30% 。使用阑尾作为可导管造口可能比锥形回肠提供更好的节制,但与锥形回肠相比,需要修正扩张的造口狭窄率略高。任何涉及尿液和肠道接触的尿流改道都会非特异性地发生代谢和电解质紊乱表18.2总结了与大陆性尿流改道相关的其他常见并发症的处理。
尿路监测
根治性膀胱切除术后,男性的尿道残余物和上尿路上皮构成癌症复发的部位。取决于系列,尿道肿瘤发生率为 1.3-13.7%。文献中描述了许多危险因素,但最常见的是尿道切缘阳性、前列腺受累和皮肤尿流改道。上尿路癌症复发发生在 4-10% 的患者中,是晚期复发最常见的部位。危险因素包括非侵入性和多灶性疾病以及膀胱切除术时输尿管或尿道切缘阳性[27]。上尿路复发主要根据症状诊断(62%),而随访检查(38%)[28]。
国家综合癌症网络指南建议在前 2 年每 3-6 个月一次进行 CT 或 MR 腹盆腔造影,并在其后每年进行一次尿路造影。此外,建议前 2 年每 6-12 个月进行一次尿细胞学和尿道洗液细胞学检查,之后根据临床指征。美国泌尿外科协会和欧洲泌尿外科协会建议每隔 6-12 个月进行一次横断面成像(CT 或 MRI),持续 2-3 年,然后每年进行一次。尽管大多数临床医生每 6-12 个月进行一次尿细胞学检查,但指南并不常规支持使用尿细胞学检查或其他基于尿的肿瘤标志物来早期发现疾病复发。该指南没有报告临床医生停止随访 5 年后,仍无病的患者的确切时间。应实施考虑患者预后、合并症和护理目标的风险适应计划,以提供个性化的随访计划。
不感兴趣
看过了
取消

人点赞

人收藏

打赏
不感兴趣
看过了
取消






您已认证成功,可享专属会员优惠,买1年送3个月!
开通会员,资料、课程、直播、报告等海量内容免费看!

打赏金额
认可我就打赏我~
1元 5元 10元 20元 50元 其它
打赏作者
认可我就打赏我~
扫描二维码
立即打赏给Ta吧!
温馨提示:仅支持微信支付!
已收到您的咨询诉求 我们会尽快联系您
